



版权说明:本文档由用户提供并上传,收益归属内容提供方,若内容存在侵权,请进行举报或认领
文档简介
1、 糖尿病患病率攀升,且具有人群多样性糖尿病患病率攀升,且具有人群多样性 各糖尿病人群因其生理特点不同具有各异的需求各糖尿病人群因其生理特点不同具有各异的需求 地特胰岛素具有广泛的适用人群,满足个体化的治疗需求地特胰岛素具有广泛的适用人群,满足个体化的治疗需求内容提要内容提要糖尿病患病率攀升,且具有人群多样性糖尿病患病率攀升,且具有人群多样性老年人老年人糖尿病糖尿病 糖尿病整体患病率不断上升糖尿病整体患病率不断上升糖尿病人群具有多样化糖尿病人群具有多样化妊娠糖尿病妊娠糖尿病与糖尿病合与糖尿病合并妊娠并妊娠儿童和青少儿童和青少年糖尿病年糖尿病成年人成年人糖尿病糖尿病2010年年 0.67%9.7%
2、11.6%2.50%5.50%1980199420002007全国糖尿病防治协作组. 中华内科杂志, 1981, 20( 11) : 678- 683 全国糖尿病防治协作组. 中华内科杂志, 1997, 36( 6) : 384- 389.Gu. D, et al. Diabetologia. 2003,46:1190-1198 Yang WY, et al. NEJM 2010; 362: 1090-101Ning Guang, et al. JAMA, 2013,310(9):948-958. Diabetes Atlas, 6th edition, IDF, 2013. 中国儿童糖尿病的
3、患病率显著增加中国儿童糖尿病的患病率显著增加Fu JF, et al. World J Pediatr. 2013;9(2):127-34.新发糖尿病的患病率逐年上升T2DM的增速超过T1DM1995年至2010年间我国14家医疗中心的4,337,836例0-18岁新发DM患者,以5年为一单元,评估我国0-18岁人群新发糖尿病现状和趋势妊娠糖尿病患病率不断增加妊娠糖尿病患病率不断增加患病率患病率 (%)NDDG 旧标准旧标准ADA/中国卫生部规范中国卫生部规范新标准新标准ADA/中国卫生部规范中国卫生部规范新标准新标准北京大学第一医院数据北京大学第一医院数据 (2005-2009年年)全国全国
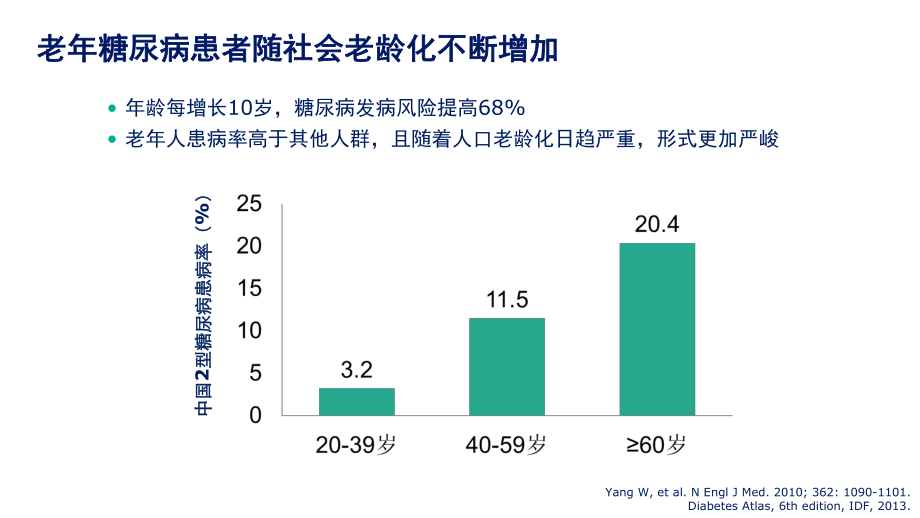
4、13家医院数据家医院数据 (2010-2012年年)8.9%14.7%17.5%杨慧霞等. 中华妇产科杂志. 2011; 46 (8): 578-581.Zhu WW, Yang HX, et al. Diabetes Care. 2013; 36 (3): 586-90.随着糖尿病在全球快速流行和妊娠糖尿病(GDM)诊断标准的变更,我国妊娠期高血糖管理压力不断增大老年糖尿病患者随社会老龄化不断增加老年糖尿病患者随社会老龄化不断增加 年龄每增长10岁,糖尿病发病风险提高68% 老年人患病率高于其他人群,且随着人口老龄化日趋严重,形式更加严峻Yang W, et al. N Engl J Med
5、. 2010; 362: 1090-1101.Diabetes Atlas, 6th edition, IDF, 2013.中国中国2型糖尿病患病率(型糖尿病患病率(%) 糖尿病患病率攀升,且具有人群多样性糖尿病患病率攀升,且具有人群多样性 各糖尿病人群因其生理特点不同具有各异的需求各糖尿病人群因其生理特点不同具有各异的需求 地特胰岛素具有广泛的适用人群,满足个体化的治疗需求地特胰岛素具有广泛的适用人群,满足个体化的治疗需求内容提要内容提要权威指南共识推荐:权威指南共识推荐:糖尿病治疗需平衡血糖控制和低血糖糖尿病治疗需平衡血糖控制和低血糖& &体重增加风险体重增加风险2012
6、ADA2012 ADA和和EASDEASD共识声明强调共识声明强调:2014 ADA2014 ADA指南推荐指南推荐:American Diabetes Association,Diabetes Care Volume 37, Supplement 1, January 2014 Silvio E. Inzucchi, Richard M. Bergenstal, et al,, Diabetes Care June 2012 vol. 35 no. 6 1364-1379低血糖对于儿童神经系统影响:低血糖对于儿童神经系统影响:预警反应差,无意识性低血糖预警反应差,无意识性低血糖昏迷昏迷/抽搐
7、抽搐认知损害认知损害记忆损害记忆损害心理疾病心理疾病年龄(岁)年龄(岁)Wagner VM et al. Eur J Pediatr. 2005 ;164(2):73-79. 对1993年至2003年间在141个医疗中心就诊的6,309例0-9岁的T1DM患儿的临床资料进行分析,发现年龄较小儿童更易发生低血糖儿童糖尿病患者低血糖发生风险较高,是治疗的主要安全顾虑儿童糖尿病患者低血糖发生风险较高,是治疗的主要安全顾虑高血糖和血糖波动高血糖和血糖波动均可对低龄患者认知功能和中枢神经系统发育造成不良影响均可对低龄患者认知功能和中枢神经系统发育造成不良影响Barnea-Goraly N, et al.
8、 Diabetes Care. 2014; 37(2):332-340.R=-0.41, p0.001R=0.4, p0.001大脑白质各向异性分数(FA)大脑白质各向异性分数(FA)血糖标准差(GluSD)全量表智商(FSIQ)长期高血糖和血糖波动与大脑白质结构损伤有关1型糖尿病儿童脑白质结构和认知能力有显著的相关性一项多中心神经影像学研究对127例T1DM患儿和67例年龄匹配的非糖尿病对照者进行磁共振弥散加权成像扫描,同时评价HbA1c变化情况,并采用动态血糖监测(CGM)仪监测血糖水平以及标准化的指标评价认知功能青少年糖尿病患者关心身形与体重变化青少年糖尿病患者关心身形与体重变化Bryd
9、en KS, et al. Diabetes Care. 1999; 22 (12): 1956-60进食障碍检查得分进食障碍检查得分*进食障碍检查得分进食障碍检查得分身形变化顾虑身形变化顾虑体重变化顾虑体重变化顾虑P0.05P0.02P0.01P0.01一项研究纳入76例11-18岁的1型糖尿病患者(43例男性,33例女性),随访8年,评估进食障碍、胰岛素使用不当和体重变化与血糖控制以及并发症的关系,发现青少年糖尿病患者关心身形变化和体重变化。30%的女性会减少胰岛素用量以控制体重,45%有微血管并发症的女性曾有意减少胰岛素用量以减少体重增加男性男性女性女性男性男性女性女性*进食障碍检查包括
10、进食控制、身形和体重顾虑等亚项,每项评分为进食障碍检查包括进食控制、身形和体重顾虑等亚项,每项评分为0-6妊娠期妊娠期高血糖高血糖围产期母婴临围产期母婴临床结局不良和床结局不良和死亡率增加死亡率增加母亲易发展为T2DM胎儿宫内发育异常新生儿畸形、巨大儿、低血糖发生风险增加妊娠患者中高血糖可带来多种不良母婴结局妊娠患者中高血糖可带来多种不良母婴结局中国2型糖尿病防治指南 (2013年版)血糖分类血糖分类血糖分类血糖分类发生率(发生率(%) 新生儿体重新生儿体重90百分位百分位 新生儿低血糖新生儿低血糖不良母婴妊娠结局风险随血糖升高不断增加不良母婴妊娠结局风险随血糖升高不断增加即使血糖轻度升高而未
11、达到以往认为的异常水平,其负面作用仍然存在即使血糖轻度升高而未达到以往认为的异常水平,其负面作用仍然存在HAPO Study Cooperative Research Group, et al. N Engl J Med 2008; 358 (19): 1991-2002. 发生率(发生率(%)空腹血糖1h血糖水平2h血糖水平n=25,505n=25,505血糖分类标准血糖分类标准1234567FPG (mmol/L)4.2 4.2-4.44.5-4.74.8-4.95.0- 5.2 5.3-5.5 5.6 1h血糖水平(mmol/L)5.85.9-7.37.4-8.6 8.7-9.59.6-
12、10.710.8-11.7 11.82h血糖水平(mmol/L) 5.05.1-6.06.1-6.97.0-7.77.8-8.78.8-9.8 9.9妊娠期间的糖尿病患者低血糖常见妊娠期间的糖尿病患者低血糖常见发生低血糖的患者比例%平均事件数例/人中度89%46.95.54重度75%14.51.99中度: 血糖2-2.5 mmol/L;重度: 血糖 1.9 mmol/LT1 vs T2P=NS 夜间血糖水平2.8 mmol/L 的时间百分比 (%)GDM患者:患者: 人胰岛素治疗发生无症状性低血糖的比例高达人胰岛素治疗发生无症状性低血糖的比例高达63%, 其中其中81%的血糖在的血糖在2.3-
13、2.8 mmol/L,19的血糖的血糖 2.2 mmol/L31型糖尿病妊娠期间的低血糖孕早期孕中期孕晚期7.35.16.34.43.85.4T1DMT2DMRosenn BM, et al. Obstet Gynecol. 1995; 85: 417-22. Murphy HR, et al. Diabetes Care. 2007; 30: 2785-91.Yogev Y, Obstet Gynecol. 2004; 104: 88-93. 妊娠期低血糖对母婴危害严重妊娠期低血糖对母婴危害严重动物实验显示与畸形、发育延迟相关动物实验显示与畸形、发育延迟相关缺乏大型临床研究数据缺乏大型临床研
14、究数据未得到应有关注未得到应有关注Evers IM, et al. Diabetes Care. 2002:25,554-559.Ringholm L, et al. Diabet Med. 2012:29, 558566.程桂平, 等.中国计划生育和妇产科. 2010:2,18-21.低血糖对胎儿及新生儿的危害低血糖对孕妇的危害反复低血糖与血糖增高波动有关,反复低血糖与血糖增高波动有关,影响孕期血糖控制达标影响孕期血糖控制达标导致意识丧失、癫痫、甚至死亡导致意识丧失、癫痫、甚至死亡引发患者及家属对低血糖担忧引发患者及家属对低血糖担忧 注意低血糖症状,及时发现低血糖;在治疗中提倡血糖个体化达标
15、以减少低血糖 更加精心制定控制血糖的治疗方案,既使血糖达标,又不必担心发生低血糖 其他措施如建议患者适量运动,随身携带饼干糖块等避免低血糖的发生易发生低血糖:易发生低血糖: 低血糖症状不明显,对低血糖的 耐受性更差多伴有并发症和合并症:多伴有并发症和合并症: 心、脑血管、肾脏等病变老年糖尿病降糖治疗风险相对增高老年糖尿病降糖治疗风险相对增高中国2型糖尿病指南. 中华医学会糖尿病学分会老年糖尿病患者易发生低血糖老年糖尿病患者易发生低血糖DOVES研究,一项前瞻性研究,共入组344例胰岛素治疗的2型糖尿病患者,平均年龄65.5岁,随访41.2周,共发生1662次低血糖事件,其中176例患者(51.
16、2%) 至少一次低血糖,低血糖总发生率为610次/100人年。Murata GH ,et al. J Diabetes Complications. 2005; 19 (1): 10-7患者人数患者人数低血糖发生率低血糖发生率 (次次/年年)老年患者更易发生严重低血糖老年患者更易发生严重低血糖3.03.54.02.5动脉血糖(动脉血糖(mmol/Lmmol/L)年轻患者年轻患者感知低血糖症状严重低血糖老年人不仅对低血糖症状感知的阈值下降而且严重低血糖的阈值高于年轻人Matyka K et al. Diabetes Care 1997;20(2):135-141 老年患者老年患者0.00.00.
17、20.20.80.1P0.007P0.007老年糖尿病常伴肾心等功能减退老年糖尿病常伴肾心等功能减退Huang ES ,et al. JAMA Intern Med. 2014; 174 (2): 251-8糖尿病患者合并其他疾病的比例糖尿病患者合并其他疾病的比例 (%)n=72310糖尿病人群的治疗需求多样化糖尿病人群的治疗需求多样化患者患者治疗需求治疗需求成年人成年人避免低血糖和体重增加避免低血糖和体重增加儿童与青少年糖尿病患者儿童与青少年糖尿病患者低血糖是主要的安全顾虑,灵活治疗方案低血糖是主要的安全顾虑,灵活治疗方案 方便调整,体重管理方便调整,体重管理妊娠合并糖尿病患者妊娠合并糖尿病
18、患者控制目标更为严格控制目标更为严格降糖同时避免低血糖发生降糖同时避免低血糖发生老年糖尿病患者老年糖尿病患者并发疾病及合并用药多并发疾病及合并用药多容易发生低血糖容易发生低血糖 ADA. Diabetes Care 2012; 35 (suppl 1): s11-63 Caughey GE, et al. Diabetes Res Clin Pract. 2010;87 (3): 385-393 Shorr RI, Ray WA, Daugherty JR, et al. Arch Intern Med. 1997;157:1681-6. 糖尿病患病率攀升,且具有人群多样性糖尿病患病率攀升,且
19、具有人群多样性 各糖尿病人群因其生理特点不同具有各异的需求各糖尿病人群因其生理特点不同具有各异的需求 地特胰岛素具有广泛的适用人群,满足个体化的治疗需求地特胰岛素具有广泛的适用人群,满足个体化的治疗需求内容提要内容提要适用糖尿病类型适用糖尿病类型:1型糖尿病患者2型糖尿病患者适用特殊人群适用特殊人群:6岁及以上儿童和青少年患者老年患者妊娠患者地特胰岛素适用人群广泛地特胰岛素适用人群广泛地特胰岛素说明书 2014年TITRATETM研究研究 采用HbA1c和 FPG 评价有效性; 首要终点为20周时达到HbA1c 7.0%的患者百分比,患者根据空腹血糖情况自我调整胰岛素剂量N244-2w16 w
20、12 w8 w4 w0 w20 w自我剂量调整目标:自我剂量调整目标:FPG 3.95.0 mmol/L自我剂量调整目标:自我剂量调整目标:FPG 4.46.1 mmol/L 地特胰岛素每日一次晚餐或睡前使用地特胰岛素每日一次晚餐或睡前使用主要入选标准: 既往OAD治疗 初始胰岛素治疗 病程3个月 7%HbA1c 9% BMI 45 kg/m2 年龄18 years随机分组筛选期TITRATE TM研究多中心、随机、开放、平行对照、治疗达标研究研究多中心、随机、开放、平行对照、治疗达标研究临床试验期Blonde, et al. Diabetes, Obesity and Metabolism.
21、 2009,11:623-631TITRATE研究:在研究:在RCT研究中,研究中,地特胰岛素可以通过剂量优化达到良好的血糖控制地特胰岛素可以通过剂量优化达到良好的血糖控制Blonde, et al. Diabetes, Obesity and Metabolism. 2009,11:623-631HbA1c (%)8.28.07.67.26.86.46.07.997.947.046.936.976.74FPG 4.4-6.1 mmol/LFPG 3.9-5.0 mmol/L-21220周周5.06.07.08.09.010.004168122000.10.20.30.40.50.6FPG (
22、mmol/L)剂量剂量(U/Kg)5.96.20.510.57FPG 3.9-5.0 mmol/LFPG 4.4-6.1 mmol/L周周7.732.745.272.020123456789全部低血糖全部低血糖夜间低血糖夜间低血糖TITRATE研究:在研究:在RCT研究中,地特胰岛素达到更严格的血研究中,地特胰岛素达到更严格的血糖控制目标,并不增加低血糖风险,体重增加也没有差异糖控制目标,并不增加低血糖风险,体重增加也没有差异NSBlonde L et al. Diab Obes Metab 2009;11:623低血糖(事件低血糖(事件/患者患者-年)年)FPG 4.4-6.1 mmol/L
23、 FPG 3.9-5.0 mmol/L NS0.890.1200.511.522.53体重变化体重变化FPG 4.4-6.1 mmol/L FPG 3.9-5.0 mmol/L 体重变化(体重变化(Kg)NS在观察性研究中,在观察性研究中,多种方案应用地特胰岛素均可有效控制糖化血红蛋白多种方案应用地特胰岛素均可有效控制糖化血红蛋白HbA1c (%)9.59.08.58.07.57.08.91.31*0.22*0.62*0.54*0.94*8.18.08.18.60.53*8.08.91.35*9.52.06*9.31.66*PREDICTIVE SOLVEA1chieve2型糖尿病1型糖尿病2
24、型糖尿病* p0.001 * p0.00018.10.54*8.40.3%4*7.90.53*1. Dornhorst et al. Int J Clin Pract 2008;62:65965; 2. Dornhorst et al. Diabetes Obes Metab 2008;10:7581;3. Sreenan et al. Int J Clin Pract 2008;62:197180; 4. Yenigun and Honka Int J Clin Pract 2009;63:42532;5. Khunti et al. Diab Obes Metab 2012;14:1129
25、36; 6. Zilov et al. Diabetes Res Clin Pract 2013;101:31725已使用胰岛素患者未使用胰岛素患者已使用胰岛素患者(basal-bolus), 转换自一天一次甘精胰岛素已使用胰岛素患者, 转换自NPH已使用胰岛素患者(basal-bolus), 转换自一天两次甘精胰岛素已使用胰岛素患者(basal-bolus), 转换自OD/BD NPH已使用胰岛素患者, 转换自甘精胰岛素* p0.05FPG (mmol/L)12.011.010.09.08.07.011.1 3.71*1.02*8.51.64*9.41.42*9.01.94*10.11.93
26、*9.89.11.64*10.71.549.82.13*10.13.15*11.24.26*9.92.66* p0.001 * p0.00011. Dornhorst et al. Int J Clin Pract 2008;62:65965; 2. Dornhorst et al. Diabetes Obes Metab 2008;10:7581;3. Sreenan et al. Int J Clin Pract 2008;62:197180; 4. Yenigun and Honka Int J Clin Pract 2009;63:42532;5. Khunti et al. Diab
27、 Obes Metab 2012;14:112936; 6. Zilov et al. Diabetes Res Clin Pract 2013;101:31725PREDICTIVE SOLVEA1chieve2型糖尿病1型糖尿病2型糖尿病* p0.05在观察性研究中,在观察性研究中,多种方案应用地特胰岛素均可有效控制空腹血糖多种方案应用地特胰岛素均可有效控制空腹血糖已使用胰岛素患者未使用胰岛素患者已使用胰岛素患者(basal-bolus), 转换自一天一次甘精胰岛素已使用胰岛素患者, 转换自NPH已使用胰岛素患者(basal-bolus), 转换自一天两次甘精胰岛素已使用胰岛素患者(bas
28、al-bolus), 转换自OD/BD NPH已使用胰岛素患者, 转换自甘精胰岛素严重低血糖(事件/患者年)3.02.01.00.10.11*0.84*0.80.2620.26 2.51.74*1.61.643.53.03*0.040.035*0.880.876* p0.00010.7120.781.041.00.83*0.80.076*0.07PREDICTIVE SOLVEA1chieve2型糖尿病1型糖尿病2型糖尿病1. Dornhorst et al. Int J Clin Pract 2008;62:65965; 2. Dornhorst et al. Diabetes Obes M
29、etab 2008;10:7581;3. Sreenan et al. Int J Clin Pract 2008;62:197180; 4. Yenigun and Honka Int J Clin Pract 2009;63:42532;5. Khunti et al. Diab Obes Metab 2012;14:112936; 6. Zilov et al. Diabetes Res Clin Pract 2013;101:31725在观察性研究中,在观察性研究中,多种方案应用地特胰岛素严重低血糖事件发生率低多种方案应用地特胰岛素严重低血糖事件发生率低* p0.001已使用胰岛素患者
30、未使用胰岛素患者已使用胰岛素患者(basal-bolus), 转换自一天一次甘精胰岛素已使用胰岛素患者, 转换自NPH已使用胰岛素患者(basal-bolus), 转换自一天两次甘精胰岛素已使用胰岛素患者(basal-bolus), 转换自OD/BD NPH已使用胰岛素患者, 转换自甘精胰岛素* p0.05体重(kg)95908580757084.10.71*0.72*Baseline values not provided20.34*89.90.3491.173.90.34*78.80.4480.90.65*76.50.36*76.70.76*0.52* p0.0190.50.23*75.5
31、0.03PREDICTIVE SOLVEA1chieve2型糖尿病1型糖尿病2型糖尿病1. Dornhorst et al. Int J Clin Pract 2008;62:65965; 2. Dornhorst et al. Diabetes Obes Metab 2008;10:7581;3. Sreenan et al. Int J Clin Pract 2008;62:197180; 4. Yenigun and Honka Int J Clin Pract 2009;63:42532;5. Khunti et al. Diab Obes Metab 2012;14:112936;
32、6. Zilov et al. Diabetes Res Clin Pract 2013;101:31725* p0.05* p0.001* p0.0001在观察性研究中,在观察性研究中,多种方案应用地特胰岛素不引起明显的体重增加多种方案应用地特胰岛素不引起明显的体重增加已使用胰岛素患者未使用胰岛素患者已使用胰岛素患者(basal-bolus), 转换自一天一次甘精胰岛素已使用胰岛素患者, 转换自NPH已使用胰岛素患者(basal-bolus), 转换自一天两次甘精胰岛素已使用胰岛素患者(basal-bolus), 转换自OD/BD NPH已使用胰岛素患者, 转换自甘精胰岛素地特胰岛素地特胰岛
33、素NPHP值值HbA1c(%)8.0(0.1)7.9(0.1)NSFPG(mmol/L)8.4(0.3)9.6(0.4)0.022FPG个体内变异性个体内变异性 SD(CV%)3.3(40.4)4.3(46.0) 0.001BMI Z-score0.080.020.260.03 0.001低血糖低血糖相对风险相对风险(地特胰岛素(地特胰岛素/NPH)95% CIP值值总体低血糖总体低血糖0.89(0.69,1.14)NS日间低血糖日间低血糖0.92(0.71,1.18)NS夜间低血糖夜间低血糖0.74(0.55,0.99)0.041严重低血糖严重低血糖0.91(0.42,1.95)NS在在T1
34、DM儿童和青少年患者中与儿童和青少年患者中与NPH相比,相比,地特胰岛素显著降低地特胰岛素显著降低FPG、夜间低血糖风险以及、夜间低血糖风险以及BMI评分评分Robertson et al. Diabet Med 2007;24:2734在 347名6-17岁的T1DM儿童(140)和青少年患者(207)中进行的为期26周、2:1(地特胰岛素:NPH)随机、多国、开放、平行对照研究在临床实践中,地特胰岛素联合速效胰岛素类似物可安全有效在临床实践中,地特胰岛素联合速效胰岛素类似物可安全有效控制儿童控制儿童T1DM的血糖的血糖PREDICTIVE-Youth Study Group为期26周的观察
35、性研究,共入组159名儿童或青少年T1DM患者,其中新诊断(ND,起始地特胰岛素)59名,已诊断(ED,由其他胰岛素治疗转换为地特)97名,评估地特胰岛素联合速效胰岛素类似物在的安全性和疗效低血糖降低(ED)HbA1c降低(ED)BMI SD评分没有增加(ED)Carlsson A, et al. Pediatric Diabetes. 2013; 14:358-365.ND: newly diagnosed新诊断新诊断, ED: established diabetes已诊断已诊断 全部低血糖全部低血糖夜间低血糖夜间低血糖与基线相比与基线相比HbA1c降低(降低(%)与基线相比低血糖降低与基
36、线相比低血糖降低ND组:组:11.05%到到6.8%ED组:组:8.2%到到7.7%ED组组全部低血糖:全部低血糖:8.97到到7.25次次夜间低血糖:夜间低血糖:1.80到到0.38次次ND组组BMI SD评分的增加评分的增加是因患者诊断前的体重减轻是因患者诊断前的体重减轻在在T1DM妊娠患者中与妊娠患者中与NPH相比,相比,地特胰岛素改善地特胰岛素改善HbA1c 水平相当,更好降低水平相当,更好降低FPGFPG 显著优于显著优于NPH 地特胰岛素地特胰岛素NPH孕周孕周FPG(mmol/L)Mathiesen ER, et al. Diabetes Care. 2012 Oct;35(10
37、):2012-7.HbA1c 改善相当改善相当地特胰岛素地特胰岛素NPHHbA1c(%)孕周孕周分娩分娩一项随机、开放、平行对照试验比较了地特胰岛素和NPH联合门冬胰岛素治疗妊娠1型糖尿病的有效性。共入组310名随机前至少采用胰岛素治疗12个月的1型糖尿病患者,48%患者随机化后妊娠,52%已妊娠812周。其中,地特胰岛素组152例,NPH组158例。在在T1DM妊娠患者中与妊娠患者中与NPH相比,相比,地特胰岛素不增加母亲低血糖风险和胎儿不良结局地特胰岛素不增加母亲低血糖风险和胎儿不良结局Mathiesen ER, et al. Diabetes Care. 2012 Oct;35(10):
38、2012-7.Hod et al. Diabetes 2011:Abstract 62-LB and and ADA 2011 poster presentation 胎儿围产期结局相当胎儿围产期结局相当早产(早产(4000g)新生儿低血糖新生儿低血糖(生产后(生产后24小时内)小时内)比例比例 (%)重度低血糖发生率相当重度低血糖发生率相当重度低血糖发生率(次重度低血糖发生率(次/ /年)年) 地特胰岛素NPH1.10.81.01.20.30.2整整 体体日间日间夜间夜间310例1型糖尿病妊娠患者在老年在老年T2DM患者中患者中与低龄与低龄T2DM患者相比,地特胰岛素可有效控制血糖患者相比,
39、地特胰岛素可有效控制血糖 HbA1c7%患者比例患者比例 (%)-1.5-1-0.50-1.22%HbA1c自基线的变化自基线的变化 ( %)-0.99%基线值基线值: 8.408.08低龄组低龄组 高龄组高龄组 潘长玉等. 中国糖尿病杂志. 2014; 22 (1): 42-46SOLVE研究:国际多中心、观察性、24周研究,观察评价接受口服降糖药治疗效果不佳的T2DM患者起始加用每日1次地特胰岛素治疗的安全性及有效性,中国总共入组3272名患者(5名患者资料缺失),其中低龄组患者 (65岁) n=2565,高龄组 (65岁) n=702。低血糖发生率低血糖发生率 ( (件件/ /患者患者/ /年年) )在老年在老年T2DM患者中,起始地特胰岛素治疗低血糖绝对发生率患者中,起始地特胰岛素治疗低血糖绝对发生率不高,且不引起体重增加不高,且不引起体重增加平均体重变化平均体重变化 (kg)-0.17-0.1565.9基线基线 (
温馨提示
- 1. 本站所有资源如无特殊说明,都需要本地电脑安装OFFICE2007和PDF阅读器。图纸软件为CAD,CAXA,PROE,UG,SolidWorks等.压缩文件请下载最新的WinRAR软件解压。
- 2. 本站的文档不包含任何第三方提供的附件图纸等,如果需要附件,请联系上传者。文件的所有权益归上传用户所有。
- 3. 本站RAR压缩包中若带图纸,网页内容里面会有图纸预览,若没有图纸预览就没有图纸。
- 4. 未经权益所有人同意不得将文件中的内容挪作商业或盈利用途。
- 5. 人人文库网仅提供信息存储空间,仅对用户上传内容的表现方式做保护处理,对用户上传分享的文档内容本身不做任何修改或编辑,并不能对任何下载内容负责。
- 6. 下载文件中如有侵权或不适当内容,请与我们联系,我们立即纠正。
- 7. 本站不保证下载资源的准确性、安全性和完整性, 同时也不承担用户因使用这些下载资源对自己和他人造成任何形式的伤害或损失。
最新文档
- GB/T 45430-2025法庭科学伪造人像深度伪造检验
- 2024年注册会计师考试的知识获取渠道与试题及答案
- 2024年注册会计师必读学习资源试题及答案
- 妊娠剧吐脑病护理
- 发热患者的护理注意事项
- 绩效评估体系的建立与优化计划
- 预算控制工作方案计划
- 第13课《一、创建站点》教学设计 2023-2024学年初中信息技术人教版七年级上册
- 推动变革社团工作变革计划
- 激发学生创造力的班级活动设计计划
- 商户外摆合作协议
- 中小学落实每天体育2小时开展情况校长汇报发言:从政策到行动如何让学生体育两小时落地生花
- 第6课-做个胸卡送老人-(课件)
- 2024年河北建投集团招聘工作人员考试真题
- 公司文员面试试题及答案
- 大坝固结灌浆与帷幕灌浆施工方案
- 2024-2025学年江苏省常州市高一上学期期末统考英语试卷
- 2025年湖北省八市高三(3月)联考物理试卷(含答案详解)
- 统编版语文四年级下册 第四单元 习作:《我的动物朋友》课件
- 对标一流-2025年国央企风控合规案例白皮书
- 中央2025年中央宣传部直属单位招聘78人笔试历年参考题库附带答案详解

评论
0/150
提交评论